Di placebo, del loro sorprendente potenziale terapeutico
[1] si è già trattato ampiamente anche su questa rivista
[2]. È ben noto che l'effetto placebo viene solitamente potenziato se nell'ambito della prestazione che coinvolge medico e paziente intervengono anche degli strumenti, perché anche la coreografia ha la sua documentata importanza. Il fonendoscopio, lo sfigmomanometro, il diafanoscopio acceso con appiccicata una radiografia, l'ecografo, il macchinario della TAC o della RM sono componenti scenografiche tutt'altro che indifferenti. Se dunque la fiducia nell'atto medico è fondamentale nell'evocare la reazione globalmente positiva del nostro organismo (
in primis del nostro cervello), non deve allora sorprendere che l'intervento chirurgico possa promuovere un effetto placebo di particolare portata, dato che in genere
nessuno si fa operare se non ne è profondamente convinto. La chirurgia è insomma di per sé un
powerful symbol of healing, un potente simbolo di guarigione. Ci si è mai soffermati, ad esempio, sul perché della scomparsa dei sintomi addominali registrabile in molti pazienti cui è stata tolta una cistifellea o un'appendice considerate colpevoli dei disturbi ma trovate poi normalissime sia dal chirurgo in corso di intervento che dall'anatomopatologo che esaminerà successivamente il pezzo operatorio?
Le problematiche varie (incluse quelle delicatissime di natura etica) relative all'impiego e alla necessità o meno della "falsa chirurgia" (
sham operation, in inglese)
si sono proposte con particolare forza dopo la pubblicazione di due studi controllati indipendenti in doppio cieco contro placebo in cardiopatici affetti da grave
angina pectoris. Un gruppo di pazienti veniva operato di legatura bilaterale dell'arteria mammaria interna, mentre al gruppo placebo veniva praticata la sola incisione cutanea ma non la legatura arteriosa. L'intervento, in base a uno studio italiano che suggeriva l'esistenza di connessioni tra le arterie mammarie interne (ramo delle succlavie) e coronarie (dato per altro di cui non si trova traccia in importanti testi di anatomia) avrebbe dovuto comportare un maggiore afflusso di sangue al cuore ischemico. Gli esiti erano sorprendenti (tab.1): un significativo miglioramento clinico era sì registrabile nel 67 per cento degli operati realmente sottoposti al legatura arteriosa, ma anche nell'83 per cento dei pazienti non sottoposti ad alcuna legatura!
[3],
[4] 
Tabella 1: effetti della legatura "vera" e "falsa" delle arterie mammarie interne in pazienti affetti da grave angina pectoris (insufficienza coronarica).
Dopo la pubblicazione di questi risultati, la legatura dell'arteria mammaria interna come trattamento dell'insufficienza coronaria refrattaria è stato completamente abbandonato. Risultati altrettanto clamorosi sono quelli di uno studio controllato riguardante gli interventi di rivascolarizzazione transmiocardica laser-indotta. In questo tipo di intervento, creando mediante scariche laser dei microcanali a livello dell'area ischemica del cuore (raggiunta dall'esterno per via transtoracica o dall'interno mediante catetere), il sangue fluirebbe in questi piccoli vasi neoformati risolvendo l'ischemia e quindi la sintomatologia anginosa. Nel 2000, dopo che centinaia di interventi di questo tipo erano stati intanto eseguiti, il team cardiochirurgico diretto dal dottor Leon passava alla verifica del razionale: 300 pazienti, di età media 65 anni, il 90 per cento dei quali già sottoposti a bypass e tutti sottoposti ad angioplastica per grave
angina pectoris, venivano avviati ad uno studio controllato con laser (in due "dosi" diverse) contro placebo. Nei cardiopatici di questo gruppo la procedura (anestesia, cateterismo fino al ventricolo sinistro del cuore) era la stessa, ma in essi non si attuava alcun bombardamento con il laser e non si creava quindi cioè nessun microcanale
[5] (tab.2).
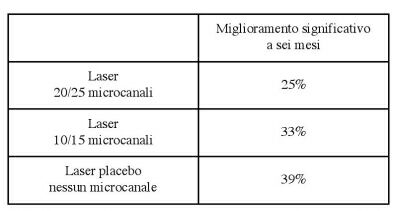
Tabella 2: rivascolarizzazione mediante laser e laser-placebo (chirurgia placebo) in pazienti con angina pectoris da grave insufficienza coronarica.
La tabella mostra che un terzo dei pazienti migliorava
soggettivamente, e in modo significativo, quale che fosse il trattamento. In molti di essi inoltre, oltre alla scomparsa/riduzione dei sintomi si registrava pure un miglioramento evidente del tracciato elettrocardiografico e dei dati ecocardiografici, ma anche questi esiti
oggettivi erano
gli stessi per
i laser-trattati e per i placebo-trattati
. Altra trattamento che merita considerazione in ambito cardiochirurgico riguarda l'intervento di bypass, nel quale, com'è noto, con un segmento vascolare venoso o arterioso prelevato in altro distretto si crea un "ponte" che consente di aggirare l'ostruzione presente nella coronaria occlusa o sub-occlusa. Non c'è dubbio che per questo tipo di cardiochirurgia l'evidenza oggi ci sia anche in assenza di studi placebo-controllati in doppio cieco al riguardo. Dopo gli anni Settanta, gli innesti vascolari si sono perfezionati risultando in particolare più duraturi e che attualmente i benefici
soggettivi sono registrabili nell'80-90 per cento dei casi ed è anche
oggettivamente dimostrabile un frequente miglioramento elettrocardiografico ed un migliore apporto ematico in ambito cardiaco
[6]. Nei soli Stati Uniti circa 600.000 interventi di bypass sono stati attuati nell'anno 2002. Non ci sono dunque dubbi sulla portata terapeutica del bypass. Tuttavia, non può non sconcertare il fatto che la riduzione del dolore anginoso risultava della stessa entità anche
prima del 1970, quando gli innesti vascolari erano scadenti, meno o non funzionanti e quando l'ECG e i test per fusione non rivelavano alcun miglioramento dell'irrorazione cardiaca
[7],
[8]. Come spiegazione si è invocato l'effetto placebo o la possibile necrosi di zone miocardiche ancora vitali e quindi algogene o, ancora, la enervazione attuata involontariamente in corso di intervento.
Esempi di chirurgia-placebo non si trovano solo in patologia cardiaca. Studi controllati dimostrano i benefici della "falsa chirurgia" in molti altre malattie. La tabella n. 3 sintetizza, ad esempio, i risultati di uno studio controllato contro placebo in pazienti affetti da dolori addominali persistenti relativi. Il confronto era tra la lisi previa laparoscopia delle aderenze ipotizzate a seguito di interventi sull'addome, e ritenute responsabili dei dolori, e la sola laparoscopia senza lisi delle aderenze. Dalla tabella risulta inequivocabilmente che il sensibile miglioramento
rilevabile in circa un terzo dei pazienti è ascrivibile alla laparoscopia di per sé e
non alla lisi delle aderenze
[9].
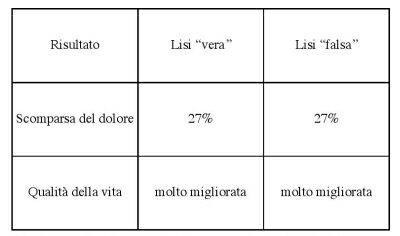
Tabella 3: lisi "vera" e "falsa" in cento pazienti affetti da dolori addominali persistenti.
Nella tabella n. 4 sono invece riportati i risultati di uno studio controllato in doppio cieco condotto con trattamento artroscopico contro placebo in pazienti affetti da artralgia del ginocchio secondaria a gonartrosi: anche in questa esperienza, l'intervento per via endoscopica condotto secondo due modalità non risulta più efficace del non-intervento
[10].
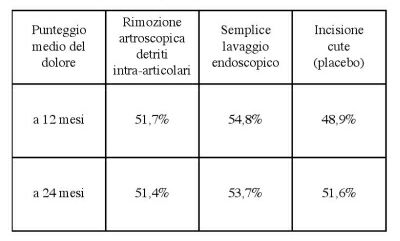
Tabella 4: trattamento artroscopico "vero" e "falso" in 165 pazienti affetti da artrosi del ginocchio.
Analoga dimostrazione di
non superiorità di procedure chirurgiche o endoscopiche o comunque invasive
rispetto
a trattamenti-placebo o non-trattamenti emerge da altri studi placebo-controllati condotti in pazienti
sofferenti di gomito del tennista (placebo a 6 mesi meno efficace, ma a 12 mesi più efficace della fisioterapia e del cortisone intra-articolare)
[11], o affetti da ernia del disco (pazienti con rachialgie e sciatalgia diventati asintomatici dopo semplice esposizione ma senza alcun trattamento dei dischi vertebrali, risultati tra l'altro privi di alterazioni)
[12].
I risultati relativi alla chirurgia-placebo, naturalmente, non hanno un significato generale e assoluto e analoghi interventi per analoga patologia potrebbero anche risultare significativamente più efficaci del placebo in altre mani, dato che particolarmente in chirurgia l'abilità, l'esperienza ed il carisma dell'operatore possono giocare un ruolo molto importante. Queste segnalazioni fanno tuttavia riflettere e aiutano a evitare interpretazioni semplicistiche e sicurezze indebite. E aiutano soprattutto a esigere di essere informati dal proprio medico, o dal chirurgo chiamato eventualmente in causa, in modo esauriente e dettagliato prima di accettare di sottoporsi ad una procedura chirurgica o comunque invasiva, tanto più quando la patologia risulta oggettivamente poco rilevante. Forse anche questo era uno dei messaggi che voleva lanciare un quasi introvabile libro edito oltre trent'anni fa dall'inquietante titolo
Piano col bisturi!
[13].
Nessuna magia chirurgica, dunque, e nessuna chirurgia magica. Anche la chirurgia, al di là delle emergenze che richiedono una decisione immediata, non deve accontentarsi di un anche se plausibile razionale, ma deve cercare, quando possibile, le prove della propria efficacia. Naturalmente gli studi controllati contro placebo nel caso di trattamenti di tipo chirurgico sollevano problemi peculiari,
in primis questioni di tipo etico contrassegnate da posizioni alquanto contrastanti che esulano dagli scopi di questo articolo, ma che sono ampiamente trattati in letteratura
[14][15][16][17]. Qui vale tuttavia la pena di richiamare l'attenzione sul fatto che in un bilancio etico deve essere attentamente considerata anche la possibile ineticità di anestesie e atti chirurgici, di certo non privi di rischi, che vengono attuati senza una minima conferma della loro efficacia.
Giorgio Dobrilla
Professore a contratto,
Facoltà di Medicina,
Università di Parma
Bibliografia
1) Dobrilla G. (2004),
Placebo e dintorni. Breve viaggio tra realtà ed illusione, Roma: Pensiero Scientifico Editore.
2) Dobrilla G., "Placebo: non è solo suggestione",
Scienza e Paranormale, n. 55, 2004, pp. 50-53.
3) Cobb L, Thomas G.I.,Dillard D.H. et al., "An evaluation of internal mammary artery ligation by a double blind technique",
NEJM, n. 260, 1959, pp. 1115-1118.
4) Dimond E.G., Kittle C.F., Crockett J.E., "Comparison of internal mammary ligation and sham operation for angina pectoris",
Am. J. Cardiol., n. 5, 1960, pp. 483-486.
5) Leon M.B., Baim D.s., Moses J.W. et al., "A randomized blinded clinical trial Comparing percutaneous laser myocardial revascularization vs placebo in patienys with refractory coronary ischemia", comunicazione presentata all'American College of Cardiology, 2000.
6) Moerman D.E. (2004),
Placebo. Medicina, biologia, significato, Milano:Vita e Pensiero, pp. 96-98.
7) Bulkley B.H.,Ross R.S.,
Coronary-artery bypass surgery: it works but why?,
Ann. Intern. Med., n.88, 1978, pp. 835-836.
8) Valdes M., McCallister B.D., McConahay D.r. et al., "Sham operation revisited: a comparison of complete unsuccessful coronary artery bypass",
Amer. J. Cardiol., n.49, 1979, pp .382-388.
9) Swank D.J., Swank-Bordewijk S.C., Hop W.C. et al., "Laparoscopic adhesiolysis in patients with chronic abdominal pain: a blinded randomised controlled multicentre trial",
Lancet, n. 361, 2003, pp. 1247-1251.
10) Moseley J.B., Malley K., Petersen N.J. et al., "A controlled trial of arthroscpic surgery for osteoarthritis of the knee",
NEJM, n. 447, 2002, pp. 81-88.
11) Smidt N., van der Windt A.W.M., Assendelft W.J.J. et al., "Corticosteroid injection, physiotherapy, or wait-and-see policy for lateral epicondylitis: a randomised controlled trial",
Lancet, n. 359,
2002, pp. 657-662.
12) Spangfort E.V. , "The lumbar Disc Herniation. A computer-aided analysis of 2504 operations",
Acta Ortopedica Scandinavica Suppl., n. 142, 1972, pp. 1-95.
13) Williams L.P. (1971),
Piano col bisturi, Milano: Feltrinelli.
14) Johnson A.G., "Surgery as a placebo",
Lancet, n. 344, 1994, pp. 1140-1142.
15) Macklin R., "The ethical problems with sham surgery in clinical research",
NEJM , n. 341, 1999, pp. 992-995.
16) Horng S., Miller F.G., "Is placebo surgery inethical?",
NEJM, n. 347, 2002, pp. 137-139.
17) Miller F.G., "Sham surgery. An ethical analysis", n. 3, 2003, pp. 41-48.